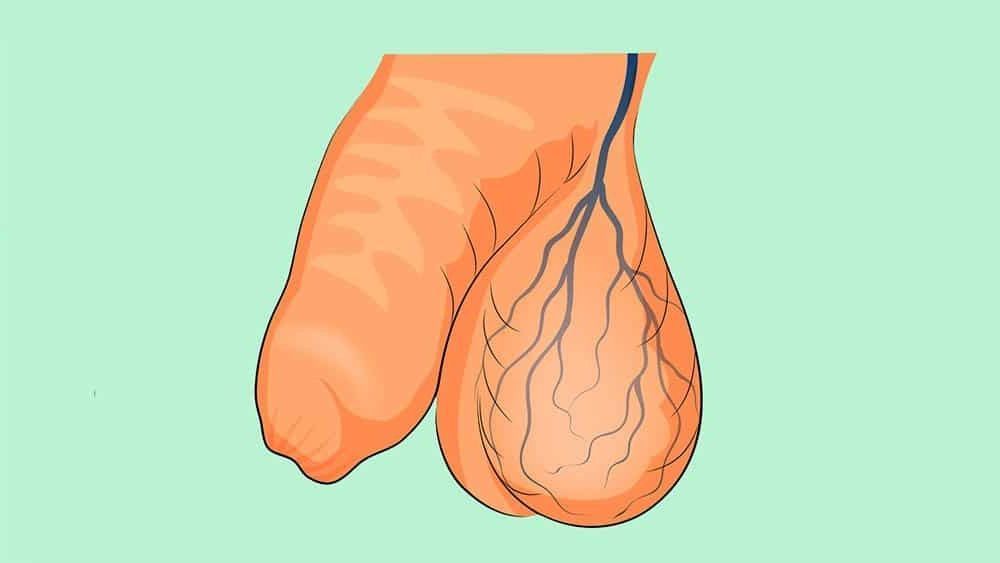
Varicocelo ou varicocele – o que é?
O varicocelo consiste numa entidade clínica caracterizada por uma dilatação das veias localizadas ao nível dos testículos (veias do plexo pampiniforme do cordão espermático). Estas são responsáveis por drenar o sangue que vasculariza os testículos. De forma análoga ao que sucede com as veias varicosas dos membros inferiores, os varicocelos consistem em “varizes escrotais”.
Traduz uma anomalia congénita relativamente comum (prevalência documentada até 48%, em algumas séries) que surge pela incompetência valvular da drenagem venosa do cordão espermático. A etiologia dos varicocelos não está totalmente esclarecida e não foram ainda identificados fatores de risco específicos para o seu surgimento. A sua manifestação clínica ocorre, geralmente, após os 10 anos de idade – e raramente antes da adolescência.
Na maioria dos casos, os varicocelos são assintomáticos. Porém, podem associar-se a:
· Sintomas locais – dor e desconforto, essencialmente. A dor tem uma intensidade altamente variável, tendendo a agravar-se quando o indivíduo se coloca de pé ou pratica exercício físico (bem como ao longo do dia), e a aliviar com a posição de deitado;
· Falência do crescimento e desenvolvimento testicular ipsilateral (atrofia testicular);
· Subfertilidade masculina (compromisso da produção de esperma);
· Hipogonadismo (compromisso da produção de testosterona).
Julga-se que os varicocelos possam afetar a função testicular de uma forma multifatorial, ao reduzirem o fluxo sanguíneo para os testículos e ao alterarem o microambiente escrotal por intermédio de um incremento térmico. A acumulação local do sangue nas veias escrotais pode causar lesões testiculares. Consequentemente, o esperma produzido pode apresentar alterações – quantitativas e qualitativas – resultando em subfertilidade/infertilidade masculina. Concomitantemente, a função endócrina do testículo (produção de testosterona) pode ser igualmente afetada, cursando com hipogonadismo. Não obstante, a maioria dos jovens com varicocelo não virão a ter problemas de fertilidade ao longo da vida.
Maioritariamente, os varicocelos localizam-se à esquerda, dadas as características anatómicas da drenagem sanguínea. Todavia, podem existir varicocelos à direita e bilaterais.
A avaliação diagnóstica desta entidade clínica baseia-se, fundamentalmente, na realização de exame objetivo complementado por avaliação ecográfica. O exame objetivo deve ser realizado com o doente em pé – posição em que a dilatação venosa se torna mais proeminente. O testículo do lado do varicocelo apresenta, geralmente, menores dimensões.
A avaliação imagiológica é necessária sempre que o exame físico não seja totalmente esclarecedor, quando as alterações espermáticas admitidas em contexto de varicocelo permanecem após se proceder à correção cirúrgica do mesmo (para exclusão de eventual recidiva) e em casos de varicocelo à direita que, em casos extremamente raros, se associa à presença de um tumor, que deve ser excluído.
A classificação do varicocelo reveste-se de relevância na prática clínica:
· Subclínico: varicocelo não-palpável e não-visível em repouso ou durante a manobra de Valsalva (manobra de aumento da pressão intra-abdominal com recurso, por exemplo, a uma simulação de expiração forçada sem eliminação do ar expirado), mas identificável em estudos ecográficos (veias com diâmetro >3mm);
· Grau 1: varicocelo palpável durante a manobra de Valsalva;
· Grau 2: varicocelo palpável em repouso;
· Grau 3: varicocelo palpável e visível em repouso.
Na maioria dos casos, os varicocelos não carecem de tratamento, justificando-se apenas vigilância. Todavia, este pode estar recomendado sempre que o varicocelo:
· Seja doloroso – e pareça não existir outra patologia concomitante que possa justificar as queixas;
· Condicione crescimento e/ou desenvolvimento testicular deficientes (atrofia testicular);
· Afete de forma negativa a fertilidade masculina.
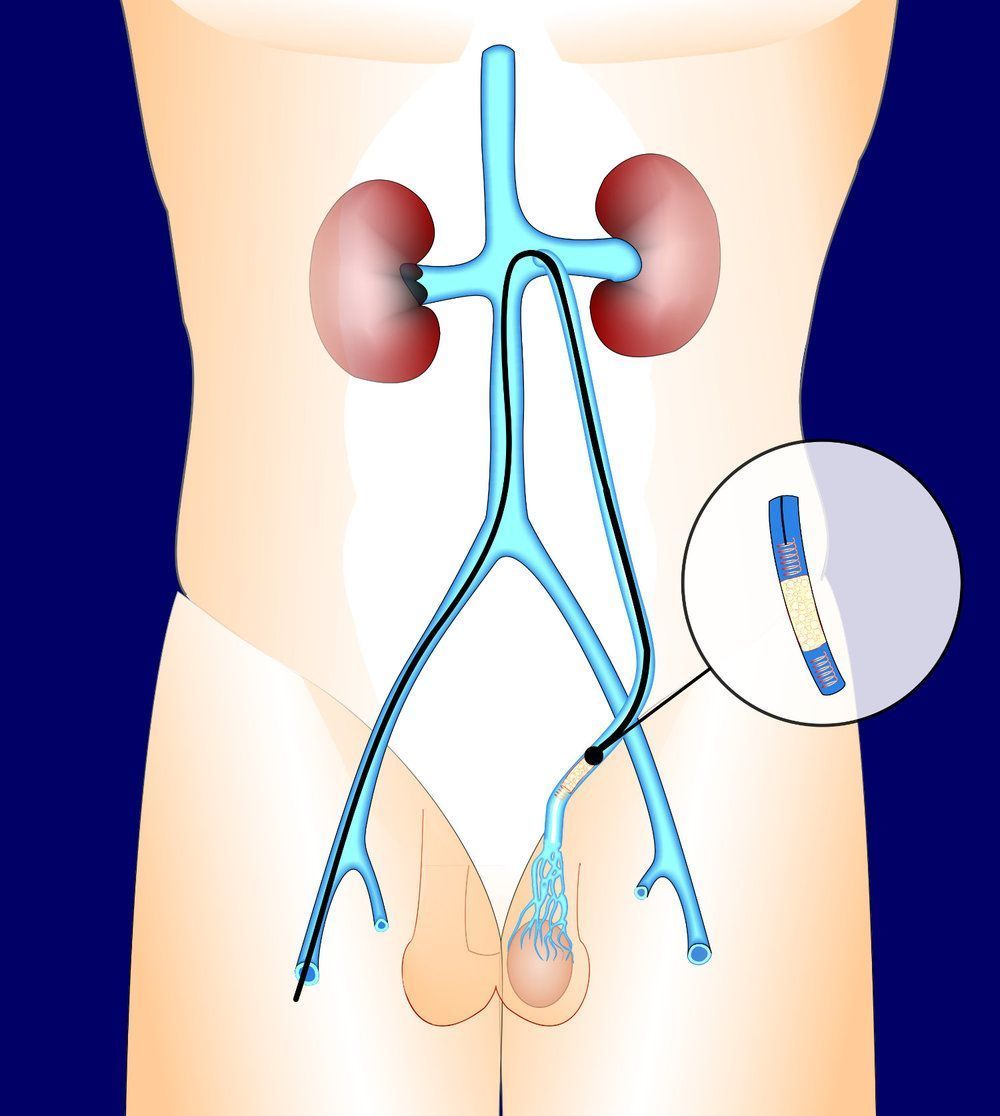
O tratamento do varicocelo pode ser realizado por cirurgia aberta clássica, cirurgia laparoscópica, microcirurgia ou por embolização percutânea. A intervenção passa por “bloquear” as veias que drenam o sangue do testículo e que se apresentam dilatadas. Este “bloqueio” redireciona o fluxo sanguíneo para os vasos saudáveis. A abordagem cirúrgica pode ser feita a partir de:
· Cirurgia aberta clássica: uma pequena incisão acima da virilha, mais ou menos ao nível do umbigo, na parte mais lateral do abdómen;
· Cirurgia laparoscópica: múltiplas incisões pericentimétricas;
· Microcirurgia: uma pequena incisão na virilha, em que o procedimento é complementado pela utilização de um microscópio.
Alternativamente, pode proceder-se à oclusão angiográfica do varicocelo: introduz-se na veia dilatada uma substância com características específicas no intuito de, não-cirurgicamente, bloquear o fluxo venoso. Esta técnica dispensa anestesia geral e é menos invasiva.
A recuperação da cirurgia é rápida: o doente pode retomar a sua normal atividade, evitando esforços físicos significativos, dois dias imediatamente após a intervenção, recuperando atividade mais intensa cerca de duas a quatro semanas após a cirurgia. A dor resultante do procedimento, ligeira, pode manter-se por semanas a meses, podendo resolver com medidas gerais como a utilização de roupa interior justa – que possibilite a elevação escrotal – e a aplicação local de gelo ou com recurso a analgésicos.
A recidiva da patologia varia entre 2 e 20%, consoante a técnica selecionada.